警惕!肝脓肿穿刺致肝动脉瘤破裂大出血——速来get重要事项
—— 作者: 时间:2023-05-16
阅读数:
28
李浩 倪华 汤善宏
西部战区总医院消化内科
编者按:为了帮助临床肝病医生扩宽视野、丰富实践,培养临床思维能力,《国际肝病》特邀请西部战区总医院消化内科汤善宏教授团队共同打造“Liver疑难病例”专栏。本栏目汇集了汤善宏教授团队多年临床诊治工作中所遇到的“经典病例”,同时也将定期搜集知名学术期刊所刊发的或复杂或罕见的临床病例,重点阐述各种肝病的诊疗思路,为广大同道提供宝贵的临床借鉴。
主题述评
脓肿穿刺引流是临床诊疗中的常规操作,术后常见并发症有出血、感染、引流不畅等[1]。凝血功能差、穿刺误入大血管、穿刺引流管较粗是术后出血的常见原因,尤其是合并胰腺炎、糖尿病、尿毒症等慢性疾病,术后出血风险显著增加。本文报告1例肝脓肿穿刺致炎症相关动脉瘤破裂大出血的病例,分析了其形成原因,并提出了在进行肝脓肿穿刺之前需要注意的相关事项。
病例简介
患者,女,59岁。
主诉:反复发热,1天前突然出现右上腹部持续胀痛,伴头晕、乏力。
现病史:2019年1月开始患者反复发热,体温波动于39.5-39.8℃,持续3-4天,于当地医院治疗后能好转。2019年10月患者再次发热,就诊于当地县人民医院,查腹部CT示(图1A、B):肝内多发结节状减低灶,边界模糊,性质待排。肝脏穿刺活检结果示(图1C):肝右前叶肝组织局部纤维化伴坏死性肉芽肿炎,结核DNA-PCR检查阴性,抗酸染色阴性。
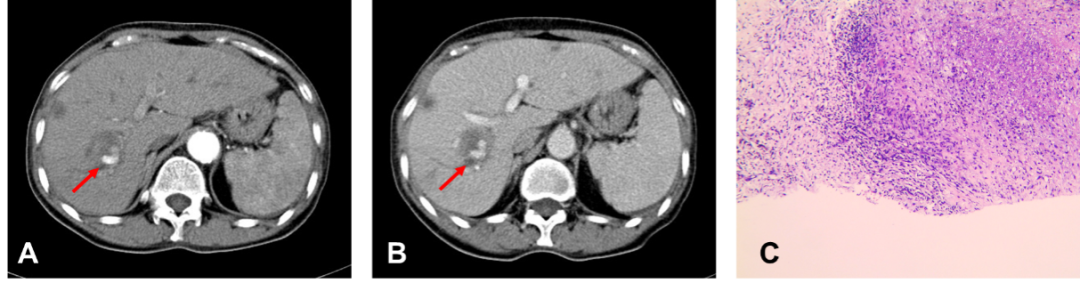
图1. 患者2019年10月腹部增强CT结果显示肝动脉瘤形成
(A)动脉期肝动脉瘤位置如箭头所示;(B)静脉期肝动脉瘤位置如箭头所示;(C)患者2019年10月肝脏穿刺活检结果示:肝右前叶肝组织局部纤维化伴坏死性肉芽肿炎,结核DNA-PCR检查阴性,抗酸染色阴性。
10天前患者无明显诱因出现畏寒发热,最高体温39.5℃,就诊于当地医院,查降钙素原:8.2 ng/mL,CRP:113.3 mgL,胸部CT无明显异常,腹部增强CT示肝内多发结节,团块状稍低密度灶,考虑肝脓肿可能性大,给予抗感染、退热、降血压、透析等治疗。5天前行CT引导下肝脓肿穿刺引流脓液,患者发热症状好转出院。1天前突然出现右上腹部持续胀痛,伴头晕、乏力,遂来我院急诊科就诊。
既往史:慢性肾功能不全10年余,规律血液透析治疗4年。
实验室检查:入院急查血常规,红细胞计数2.55×1012/L、血红蛋白73 g/L、白细胞计数8.67×109/L、中性粒细胞百分率86.3%。
影像学检查:腹部CT示,肝内及包膜下见团片、结节及梭型混杂及稍低密度影,考虑感染伴脓肿形成可能(部分脓肿破裂至肝包膜下?)
入院诊断:肝脓肿、尿毒症
诊治经过:入院后患者胸闷气短,复查血常规:红细胞计数1.75×1012/L、血红蛋白浓度53 g/L,血红蛋白急剧下降考虑有活动性出血,遂复查腹部增强CT(见图2)示:较2021-01-11片出血范围明显增大,考虑脓肿破裂合并出血可能;肝右后叶下段结节状明显强化,不除外血管瘤可能。
当日下午紧急联系放射科行肝动脉造影术,脓肿腔内可见动脉瘤团块染色及造影剂外溢,行供血动脉分支栓塞术(见图3),继续给予抗感染、止血、输血等对症支持治疗,复查血常规、炎症指标等较前好转,患者要求出院并于当地医院继续抗感染、保肝等治疗。
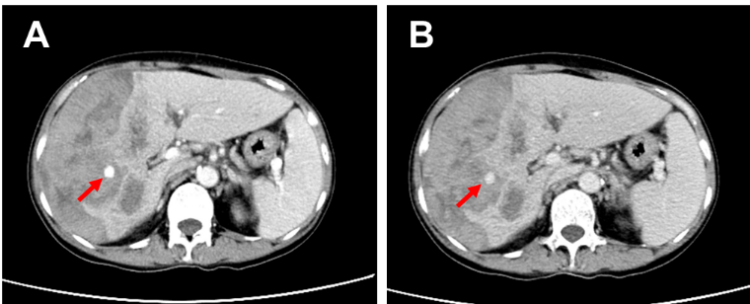
图2. 腹部增强CT显示肝动脉瘤及其破裂出血导致肝包膜下血肿形成
(A)动脉期肝动脉瘤位置如箭头所示;(B)静脉期肝动脉瘤位置如箭头所示,符合动脉瘤快进慢出的特点。
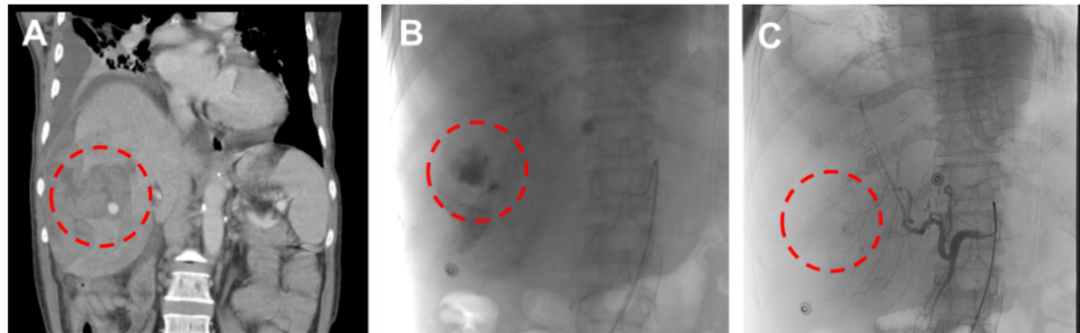
图3. 放射科行肝动脉造影及栓塞术
(A)CT冠状位重建显示肝动脉瘤及肝包膜下血肿位置;(B)肝动脉造影显示动脉瘤团块染色及造影剂外溢;(C)右肝异常供血动脉内用碘化油5 mL+明胶海绵颗粒栓塞后未见造影剂外溢。
专家点评
肝动脉瘤(Hepatic artery aneurysms,HAA)是一种少见疾病,发病率0.002%~0.4%,多见于中年女性[2],其临床表现不典型,有上腹部疼痛、梗阻性黄疸、出血等,多是在影像学检查中偶然发现[3]。其成因主要有肝胆管感染、胆囊炎、胰腺炎、动脉粥样硬化、血管退行性疾病、穿刺引流所致医源性损伤等,动脉瘤越大出血风险越高[4]。增强CT是诊断肝动脉瘤的“金标准”,其典型的影像学表现为“快进慢出,早出晚归”[5]。
局部炎症刺激是动脉瘤发生的原因之一,既往文献中不乏因穿刺导致动脉瘤破裂出血的案例。例如,一名患有糖尿病的老年男性寒战高热,多普勒超声提示肝脓肿,并在超声引导下行肝脓肿穿刺引流,术后患者血压下降、血红蛋白急剧下降,遂行肝动脉造影确诊肝动脉瘤破裂出血并行肝动脉栓塞术[6]。又如,一名重症胰腺炎患者合并胰腺假性囊肿,继发了严重的腹腔感染,其血管壁因受到活化的胰酶和感染的侵蚀,造成了假性动脉瘤,其破裂可引起致死性大出血;然而此类患者合并假性动脉瘤,若行CT引导下脓肿穿刺引流术,脓肿压力若迅速减低,可诱发假性动脉瘤破裂大出血[7],穿刺后需警惕压力骤减导致动脉瘤破裂的可能,若并发大出血则优先选择血管介入栓塞治疗[8]。
本例患者为中老年女性,既往有结核、高血压、尿毒症等基础疾病,长期反复发热,病因不明,考虑肝脓肿形成,于当地医院行CT引导下肝脓肿穿刺引流术,术后发热好转,但穿刺引流后血红蛋白进行性下降,腹部CT示出血范围明显增大,遂于我院放射介入科行肝动脉栓塞术,手术成功,术后患者血常规、炎症及感染指标较前好转。
通过分析2019年1月我院增强CT发现,当时在肝内低密度影旁边已存在团块内血管状强化,提示在肝内感染炎症刺激环境下,肝动脉壁受侵蚀导致肝动脉瘤形成,因局部脓肿及肝内局部压力,动脉瘤破裂风险很小。近日患者再次发热伴局部液化,遂在CT引导下行肝脓肿穿刺引流术,引流后局部压力降低,动脉瘤外在压力减弱致其逐渐扩张破裂,血流经穿刺引流通道外渗形成肝包膜下巨大血肿,血肿进行性增大,如不能及时确诊,肝包膜下压力增大后破裂导致腹腔大出血,将很难挽救患者生命。该患者幸就诊及时并行肝动脉栓塞术,成功挽救生命。
因此,我们在进行脓肿穿刺引流时,尤其是对合并胰腺炎、糖尿病、尿毒症等慢性基础疾病的患者,术前须评估局部有无动脉瘤存在可能,在穿刺引流时须警惕出血风险,术后应常规监测血压心率,若出现休克症状,应及时行相关检查,必要时行血管介入栓塞治疗。
参考文献:
1. 卢来顺,马锐,吴映云,王良玉.Trocar与Seldinger技术在超声引导下经皮肝脓肿穿刺置管引流中的应用探讨[J].汕头大学医学院学报,2019,32(01):10-13.
2. Laird K, Johnson GE, Yeung R, Wu B. Hepatic artery aneurysm in the setting of focal nodular hyperplasia. Radiol Case Rep. 2021 Apr 30;16(7):1672-1674.
3. Lucas Guerrero V, Lobato Gil R, García Borobia F. A common hepatic artery aneurysm with splenic artery involvement: an unusual cause of abdominal pain. Rev EspEnferm Dig. 2020 Dec;112(12):961-962.
4. Yu YH, Sohn JH, Kim TY, Jeong JY, Han DS, Jeon YC, Kim MY. Hepatic artery pseudoaneurysm caused by acute idiopathic pancreatitis. World J Gastroenterol. 2012 May 14;18(18):2291-4.
5. O'Driscoll D, Olliff SP, Olliff JF. Hepatic artery aneurysm. Br J Radiol. 1999 Oct;72(862):1018-25.
6. 董林森,岳淑玲,张希全,朱伟.肝脓肿穿刺致肝动脉瘤破裂出血1例[J].实用医药杂志,2014,31(05):397.
7. 罗群,郭凤艳.一例胰腺假性囊肿感染伴消化道出血患者的护理[J].家庭医药,2017,(5):22.
8. 倪平志,汤可立,李克跃.胰腺假性囊肿的外科治疗[J].遵义医学院学报,2010,33(5):473-474.

撰稿人
李浩,西部战区总医院消化内科,毕业于空军军医大学,博士。从事消化系统疾病、肝病诊疗工作,特别是疑难肝病领域,包括肝损伤、代谢相关性脂肪肝病、肝硬化、肝癌等,主攻方向为门脉高压、肝癌等肝病介入治疗。在SCI 期刊发表论文10余篇,其中以第一及共一作者发表论文6篇,参与课题2项。

撰稿人
倪华,西部战区总医院消化内科主治医师,从事习消化内科常见病、多发病、肝病的临床诊治10余年,对消化内科常见病、急危重症疾病诊治有丰富临床经验。
审稿人
汤善宏,西部战区总医院消化内科主任
往期回顾

声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
标签:
访谈
专家访谈
其他肝病
发表评论
全部评论
